脐疝:何时手术,如何手术
介绍
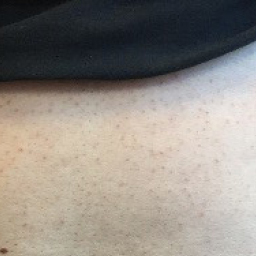
疝气这个术语源自古希腊语中“膨胀”一词,在拉丁语中也与之类似,表示撕裂或破裂。脐疝被定义为器官或器官的一部分,通常是网膜、小肠,少见情况下为结肠[1]从脐或脐旁缺损处突出或膨出。真性脐疝是先天性的,是由于脐环在出生早期未能闭合所致[2]。成人脐疝通常是后天性的,定义为脐上下3 cm以内的缺损,通常被归类为斜疝[3,4](图1)。
文献报道成人脐疝的发病率在10%~25%之间,女性发病率更高[2]。脐疝的诱因包括妊娠、肥胖、腹水和导致腹压增加的腹腔巨大肿瘤[4]。Asolati等人还指出,在Ⅱ型糖尿病、高脂血症和人类免疫缺陷病毒阳性的患者中,择期行脐疝修补术后的复发风险更高[5]。
婴儿中诸如低出生体重(<1,500g)、非洲或非洲裔美国人、Beckwith-Wiedemann综合征和21、18、13三体综合征等遗传条件也是危险因素[6]。
这篇综述回顾了相关数据库中有关成人脐疝和脐旁疝的文献。目的是对脐疝治疗,包括肝硬化患者、妊娠及急诊修补手术等特殊病例进行全面、最新的综述。本综述需要批判性评价和总结大量关于脐疝修补的文献。虽然近期发表了大量数据,但大多数研究受限于样本数量和质量,同时因疝缺损大小不一、分组不匹配、疝类型的异质性,上腹部疝、半月线疝、复发疝、急诊手术和高危患者而产生了较高偏倚。
脐疝修补:何时进行?
美国每年大约有175 000例脐疝通过外科手术修补[4]。英国国家卫生系统资料表明,从2010年到2015年,疝手术的平均等待时间增加到了近104天。
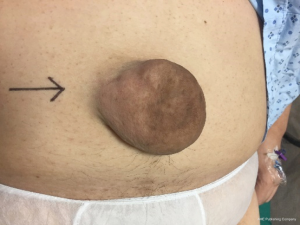
成人获得性脐疝的疝囊颈通常比较狭窄,因此更容易发生绞窄、嵌顿、梗阻、皮肤溃疡和破裂(图2)。临床症状包括疼痛(44%),压迫感(20%)及恶心或呕吐(9%)[2,7]。在这种情况下建议手术治疗,因为非手术治疗的并发症风险高达30%。
在美国一项由3,000家医院参与,包含279名负责人的队列研究中,为评估脐疝患者观察等待策略的成本,分两组观察患者。以90天和365天为期限,手术组(开放手术和腹腔镜手术)较非手术组的医疗成本更高。然而,非手术组较手术组消耗更多的医疗保健资源和预计休息时间,研究结论是早期干预可以降低医疗成本和资源利用[8]。
另一方面,Kokotovic等人对789例脐疝合并上腹壁疝的患者进行回顾性分析,发现接受观察等待的患者中,16%在5年内接受了手术,4%接受了急诊疝修补术[9]。
因此,他们认为观察等待是一种安全的策略。这项研究的局限性在于它是回顾性分析,涵盖了所有腹壁疝,同时不清楚疝的大小。
在Abdel Baki等人进行的一项随机试验中,42名接受急诊疝修补术的患者,依据是否放置补片分组。两组的并发症发生率均约为26%,远高于文献中报道的择期手术并发症率[10]。
脐疝补片修补:如何做?补片修补还是一期缝合修补
近年来,应用补片修补大于3 cm的脐疝越来越普及。这是因为补片修补术后复发率低于开放缝合修补术[3]。与此相反,另有研究显示,补片修补术后切口感染和并发症的发生率有所增加[11-13]。
对于缺损<2~3 cm,甚至小于1 cm脐疝的治疗争议颇多。Berger等人对392例患者进行了回顾性研究,比较了126例开放补片修补和266例开放一期缝合修补的患者,两组均随访30个月。两组的复发率无差异,补片修补与皮下积液和伤口感染的发生率增加有关。然而,病例匹配结果显示,缝合组复发率为10%,补片组复发率为5.6%。缝合组手术部位感染率为10%,补片组为16.7%。上述结果均无统计学差异[12]。
另一项回顾性研究分析了146例开放一期缝合修补,52例开放补片修补和18例腹腔镜补片修补的患者,随访中位数时间为56个月。当缺损在2~4 cm时(70.5%),行缝合修补术,缺损大于4 cm以及体重指数(BMI)>30 kg/m2的患者则行开放及腹腔镜补片修补。总体复发率为13.1%,开放补片组和BMI>30 kg/m2组复发率较高,两组间无统计学差异[14]。
在一项包含637例补片修补和1 145例一期缝合修补患者的荟萃分析中,补片修补组复发率为2.7%,而缝合修补组复发率为8.2%,表明补片修补可以降低复发率。此外,补片使用增加了皮下积液(7.7%vs3.8%)和手术部位感染(7.3%vs6.6%)的风险[11]。本研究的局限性在于包括不同类型和放置层次的补片,没有考虑疝的大小及不同的缝合修补技术。
在一项丹麦队列研究中,4 786名患者接受了开放补片修补或缝合修补治疗≤2 cm脐疝和上腹部疝,经过21个月的随访,补片组复发率为2.2%,缝合组复发率为5.6%[15]。在第二篇文章中,同一研究小组比较了补片组的928名患者和缝合组的385名患者。作者发现在55个月的随访后,缝合组的复发率更高。缝合组累计复发率为21%,而补片组为10%,远高于文献报道。此外,补片类型或放置层次在复发率方面没有差异。另一方面,在0~1 cm疝的补片亚组中,复发率12%,单纯缝合组复发率21%。在1~2 cm疝的补片亚组中,复发率为8%,单纯缝合组复发率为17%,差异有统计学意义[7]。
Shankar等人分析了源自退伍军人患者公共数据库中随访时间达到8.5年的332例病例资料后发现,开放补片修补术的复发率为2.4%,开放缝合修补的复发率为9.8%。有趣的是,50%的复发发生在第一年,75%发生在5年内,25%发生在5年后[16]。这项研究有一些局限性,包括不清楚有合并症退伍军人患者组中疝的大小,择期手术和急诊手术不分。然而,它再次提示疝的复发应该用比现有文献报道的更长时间段来评估。
2001年至2017年间,仅有4项关于脐疝修补术的随机对照研究(RCT)见诸于文献报道[10,17-19]。Arroyo等将200名患者随机分为两组:一期间断缝合修补组和聚丙烯补片或网塞补片修补组。缝合组复发率为11%,而补片组复发率为1%。平均随访64个月,两组间的并发症(如皮下积液、血肿或手术部位感染)无差异[17]。然而补片组存在异质性:没有提到复发的时间及缺损的确切大小。
Polat等人将50名患者随机分为三组。32例接受脐疝补片修补术,18例接受Mayo修补术,平均随访22个月。补片组无复发,Mayo组复发率为11%[18]。随机样本量偏少、补片种类不同、使用和放置技术不同及疝缺损小于4 cm可能是该随机对照研究的局限性。
最近发表在《柳叶刀》上的一项随机对照研究关注直径在1~4 cm之间的小脐疝。这项研究将来自12家不同医院的300名患者随机分为两组:补片修补组和缝合修补组。该随机对照研究是一项双臂研究,包括标准化的补片和缝合修补技术,只允许使用一种补片,研究对象仅为脐疝。术后镇痛也采取标准化方式,随访时间最长达30个月。补片组的复发率低于缝合组(4% vs. 12%)。在疝缺损1~2 cm亚组中,补片修补的复发率为2%,缝合修补的复发率为8%。疝缺损2~4 cm组的结果相似,缝合组的复发率更高(9%vs22%)。与补片组相比,缝合组的复发时间更早(3.6个月vs. 12.6个月)。两组的体重指数和疝直径均对疝复发无影响。血清肿、血肿和手术部位感染等并发症发生率为1%~3%,两组无显著差异[3]。
术后疼痛在两个不同的时间进行评估:术后2周和2年。两组之间依然无差异,缝合组93%的患者和补片组95%的患者在2年随访时无疼痛感[3]。
补片修补术后的慢性疼痛是考量脐疝修补方式的主要因素。不止一篇文章提出了慢性疼痛而不是补片自身与疝复发相关的理论[7,14,18,20]。
Christoffersen等人对1,313名患者进行了评估,他们发现补片修补术后慢性疼痛发生率为6%,而缝合修补术后慢性疼痛发生率为5%,他们认为慢性疼痛的唯一独立危险因素是复发[7]。
与此同时,Xie等人研究了123名脐疝<3 cm并且接受轻量型网塞补片手术的患者,他们发现经过33个月的随访后,2.4%的患者合并慢性疼痛[21]。
腹腔镜修补还是开放修补
尽管腹腔镜手术已在世界范围内被接受,同时这些技术在许多普通外科医生手中必不可少,但在脐疝治疗中的利用率仍然很低。腹腔镜脐疝修补术仅在四分之一的脐疝手术中成为首选方法[22]。当我们回顾所有已发表的比较开放和腹腔镜修补的随机对照研究时,结论都非常相似。
我们还注意到印度的一项研究,比较了42例患者,其中21例接受了腹腔镜补片修补术,21例接受了开放补片修补术。作者发现开放组有更高的的手术部位感染率和复发率(9.5%和4.8%)。两组患者皮下积液发生率均为4.8%[23]。然而,该研究并未说明疝缺损的大小,且样本量较小,患者仅进行了3个月的随访。
埃及的一项随机对照研究包含20例腹腔镜补片修补患者和20例开放缝合修补患者,随访36个月,结果显示,中转开腹率为5%,腹腔镜组皮下积液发生率为10%,开腹组切口感染和皮下积液发生率为15%,未提及复发率[24]。和前述研究类似,其局限性在于没有提到疝缺损的大小,样本量也很小。
Malik对337例患者进行了一项研究,包括166例腹腔镜补片修补术和171例开放补片修补术。术后随访24个月,缺损直径2.5~4.5 cm。中转开放率为6.6%,开放组皮下积液、血肿及复发率(9.3%)均较高[20]。
Cassie等人对13,109名接受开放疝修补术的患者和1,543名腹腔镜疝修补术的患者进行了回顾性队列研究,其结论是:腹腔镜疝修补术降低了切口感染率,但增加了手术时间、住院时间,以及呼吸和心脏并发症[25]。
英国的一项荟萃分析包含了6项研究共1 094名患者,比较了开放补片修补术和腹腔镜修补术,结果显示开放组的切口感染风险更高,但两组在切口裂开、皮下积液、血肿或复发方面无统计学差异。
由共计689名患者参与的5项研究中比较了开放缝合修补和腹腔镜补片修补。两组间伤口裂开、血肿及皮下积液发生率没有差异,但开放组伤口感染和复发率较高[26]。
腹腔镜修补术手术时间更长,术后24小时疼痛更轻,在一些研究中切口感染率更低[26,27],手术时间延长可以归因于该技术需要比开放手术更多的额外步骤。关于穿刺孔疝的资料很少,这种潜在的并发症应该加以考虑,尤其是在治疗小脐疝时,同时要注意腹腔镜修补术所致的费用增加。
特殊情形
妊娠和脐疝
根据Oma等人的研究,丹麦育龄妇女(15~45岁)脐疝的发病率是15.4%[28]。另一方面,妊娠期发生脐疝的风险仅为0.08%[4]。
由于缺乏相关文献支持,目前对于这类人群择期手术修补脐疝的最佳时机还没有形成共识。大多数文献根据以下情形进行了分层:
- 计划妊娠妇女合并脐疝;
- 妊娠期确诊的脐疝;
- 择期剖腹产同时修补脐疝;
- 产后疝修补。
在制定孕妇或计划妊娠妇女的最佳脐疝修补策略时需多加考量,甚至在诸如嵌顿或绞窄等急诊情况下,也有人担心补片作为体外异物可能会导致不孕不育和腹痛,特别在妊娠末期,补片可能影响腹壁的顺应性[4,28,29]。
孕20周至22周时,子宫达到脐部水平,此后嵌顿的风险降低。然而,如果出现急诊情况,在妊娠的前6个月进行外科手术似乎是安全的[4]。Haskins等人报道了126名孕妇因脐疝手术,其中58%在急诊情况下且95%接受了开放修补术,术后无流产发生[30]。
众所周知,缝合修补比补片修补具有更高的复发风险。Lappen等人还指出,由于腹内压升高,妊娠本身就是复发的高危因素。该研究纳入了11 020名育龄妇女,7.6%的人在脐疝修补术后妊娠,这和脐疝复发再手术风险增加73%独立相关[31]。
丹麦的一项研究表明,在267名患者中,妊娠后疝气复发的风险增加了1.6倍[32]。
Oma等人在丹麦的一个数据库中发现了224名接受了孕前脐疝修补术的患者。78%的病例接受了一期缝合修补术。经3.8年随访,结果显示补片和缝合修补没有差异[33]。
一项丹麦系统性回顾报道了74例择期剖腹产同期行脐疝修补术的病例,645例择期剖腹产病例作为对照。共有四项比较单纯剖腹产与剖腹产同期行疝修补术的病例对照研究,结果未发现术后近期重大并发症。三项研究中复发率较低,但一项病例对照研究显示复发率为28%。所有研究均显示同期修补组的手术时间更长,镇痛药剂量使用率较更高。总之,这些作者并不主张择期剖腹产同时进行脐疝修补术,因为如果脐疝在妊娠期不予处理,只有少数患者(29%)需要后期手术治疗[28]。
与这些发现相反,最近的一项前瞻性研究将45名患者分为三组:15名患者在剖腹产时通过腹膜前放置补片行脐疝修补术,15例采用非下腹部横切口行剖腹产以及脐疝修补术,15例在剖腹产后再手术。第一组住院时间短,伤口感染、皮下积液、皮瓣缺血和补片排异发生率低,作者因此认为这应该是治疗妊娠合并脐疝的最佳方法[34]。
因此,对于这类人群的缝合修补要仔细考量,应建议患者在最后一次妊娠后使用补片进行二期修补。
肝硬化患者和脐疝
肝硬化腹水患者行脐疝修补术非常具有挑战性。过去,除非急诊,否则大多数外科医生会避免为肝功能Child-Pugh A级以上的肝硬化患者行任何脐疝修补术[35]。肝硬化患者的脐疝发生率约为20%,高于一般人群,男性多于女性。这些疝往往迅速扩大,并有明显的并发症倾向[36,37]。
Saleh等对688例合并腹水并接受了脐疝修补术的患者进行了分析,发现44%的病例属急诊手术,死亡率7%[38]。
Eker研究了30名接受择期脐疝修补术的患者,发现大多数患者肝功能属于Child-Pugh B级(63%)。33%的患者接受了补片修补,死亡率为7%,但死因很可能与手术本身无关[37]。
Amar将80例肝硬化患者随机分为两组:A组行脐疝缝合修补术,B组行脐补片疝修补术。复发率与文献一致:缝合修补组为14.2%,补片修补组为2.7%。37名患者肝功能为Child-Pugh B级,尽管如此,所有患者的切口并发症极低且无死亡病例[39]。
所有这些研究都提示肝功能Child-Pugh C级和难治性腹水是死亡和复发的危险因素。理想情况下,对于将在3~6个月内接受移植的患者,可在移植的同时修复脐疝。这组患者的手术不应该推迟,否则将面临更高的并发症风险。最后,大多数作者建议,对于难治性腹水患者,应该谨慎施行任何形式的手术修补。
急诊脐疝修补术:腹腔镜手术可行吗?是否使用补片?
无论是否进行肠切除术,急诊脐疝手术最传统的方法是开放疝修补术,尤其是如果患者出现发病前的不适。然而,当患者肥胖或病程较早,尤其是在不需要进行肠切除的情况下,腹腔镜手术是可行的甚至是首选。
在急诊情况下,腹腔镜手术有许多优点,包括能更好地发现腹壁内隐匿性疝,切口小,术后镇痛要求低,术后肠梗阻和切口并发症发生率低。
尽管如此,在急诊情况下使用腹腔镜还是有一些禁忌证,包括患者虚弱不能耐受气腹,小肠扩张,尤其是扩张大于5 cm,腹腔致密粘连,或其他导致无法插入腹腔镜套管的因素。
在少数嵌顿性脐疝的大样本病例报道中,有作者证明了在急诊情况下行腹腔镜脐疝修补术的安全性和有效性[10,40,41]。
印度新德里的Shah等人回顾性研究了112例嵌顿性脐疝行腹腔镜手术。他们发现90%的病例在能够腹腔镜下成功放置补片,大多数患者术后住院时间为2~3天。两例患者因大段肠壁损伤和腹膜污染而中转开腹。平均随访2年,并发症发生率为20.5%(15例出现皮下积液和其他切口并发症,1例出现补片感染伴窦道形成,3例疝复发)[40]。
至于以色列特拉维夫的Landau等人,他们报告了25例患者,其中8例有脐疝修补史。有一例因切除肠段而需要中转开腹。他们还报告了3例皮下积液和1例穿刺孔疝[41]。
另一个重要的考虑因素是在急诊情况下补片的使用。仔细地松解粘连,避免肠道切开可以安全地使用传统补片,例如,在腹膜前放置不可吸收补片或在腹腔内放置合成补片。与单纯缝合修补术相比,这将减少疝的复发机会。两位作者都描述了在急诊情况下使用补片,但是如果同时进行肠道修补或吻合时,则存在补片感染的风险。因此,大多数外科医生在急诊疝修补时,更愿意在肠吻合或肠道污染的情况下进行缝合修补。对发表的文献进行小结后发现,有关急诊脐疝修补的最佳实践方案还缺乏高质量的证据,多数为这种情况下的少量回顾性病例报道。
结论
外科医师在处理成人脐疝时常常面临多重困境。尽管是最常见的外科手术之一,围绕脐疝治疗的最佳方案仍然争议不断。大多数外科医生似乎满足于缝合修补,尤其是小的脐疝。基于近期发表的文献包括设计良好的随机对照研究,我们认为,补片修补目前被认为是所有缺损在1~4 cm的脐疝治疗的金标准。
腹腔镜修补术费用高,手术时间长,学习曲线陡峭,可能增加心肺并发症。然而,从世界范围来看,它的术后疼痛更轻,并且术后近期并发症的发生率更低。基于这些原因,如果外科医生能够开展腹腔镜补片修补术,它应该作为首选。
对于高危患者的小脐疝,例如,孕妇和肝硬化患者,观察等待可能是另一种选择。
对于小于1 cm的脐疝,数据仍然有限,外科医生应该根据自己的专业知识和病人的需要,个体化处理每个病例。
Acknowledgments
Funding: None.
Footnote
Provenance and Peer Review: This article was commissioned by the editorial office, Annals of Laparoscopic and Endoscopic Surgery for the series “Ventral Hernia”. The article has undergone external peer review.
Conflicts of Interest: All authors have completed the ICMJE uniform disclosure form (available at http://dx.doi.org/10.21037/ales.2019.03.07). The series “Ventral Hernia” was commissioned by the editorial office without any funding or sponsorship. DL served as the unpaid Guest Editor of the series. The authors have no other conflicts of interest to declare.
Ethical Statement: The authors are accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Open Access Statement: This is an Open Access article distributed in accordance with the Creative Commons Attribution-NonCommercial-NoDerivs 4.0 International License (CC BY-NC-ND 4.0), which permits the non-commercial replication and distribution of the article with the strict proviso that no changes or edits are made and the original work is properly cited (including links to both the formal publication through the relevant DOI and the license). See: https://creativecommons.org/licenses/by-nc-nd/4.0/.
References
- Panesar K. Managing Abdominal Hernias. US Pharmacist 2017;42:HS10-HS16.
- Ponten JE, Thomassen I, Nienhuijs SW. A Collective Review on Mesh-Based Repair of Umbilical and Epigastric Hernias. Indian J Surg 2014;76:371-7. [Crossref] [PubMed]
- Kaufmann R, Halm JA, Eker HH, et al. Mesh versus suture repair of umbilical hernia in adults: a randomised, double-blind, controlled, multicentre trial. Lancet 2018;391:860-9. [Crossref] [PubMed]
- Kulacoglu H. Umbilical Hernia Repair and Pregnancy: Before, during, after… Front Surg 2018. Available online: https://www.frontiersin.org/article/10.3389/fsurg.2018.00001
- Asolati M, Huerta S, Sarosi G, et al. Predictors of recurrence in Veteran patients with umbilical hernia: single center experience. Am J Surg 2006;192:627-30. [Crossref] [PubMed]
- Zens T, Nichol PF, Cartmill R, et al. Management of asymptomatic pediatric umbilical hernias: a systematic review. J Pediatr Surg 2017;52:1723-31. [Crossref] [PubMed]
- Christoffersen MW, Helgstrand F, Rosenberg J, et al. Long-term recurrence and chronic pain after repair for small umbilical or epigastric hernias: a regional cohort study. Am J Surg 2015;209:725-32. [Crossref] [PubMed]
- Strosberg DS, Pittman M, Mikami D. Umbilical hernias: the cost of waiting. Surg Endosc 2017;31:901-6. [Crossref] [PubMed]
- Kokotovic D, Sjølander H, Gögenur I, et al. Watchful waiting as a treatment strategy for patients with a ventral hernia appears to be safe. Hernia 2016;20:281-7. [Crossref] [PubMed]
- Abdel-Baki NA, Bessa SS, Abdel-Razek AH. Comparison of prosthetic mesh repair and tissue repair in the emergency management of incarcerated para-umbilical hernia: a prospective randomized study. Hernia 2007;11:163-7. [Crossref] [PubMed]
- Nguyen MT, Berger RL, Hicks SC, et al. Comparison of outcomes of synthetic mesh vs suture repair of elective primary ventral herniorrhaphy: A systematic review and meta-analysis. JAMA Surg 2014;149:415-21. [Crossref] [PubMed]
- Berger RL, Li LT, Hicks SC, et al. Suture versus preperitoneal polypropylene mesh for elective umbilical hernia repairs. J Surg Res 2014;192:426-31. [Crossref] [PubMed]
- Winsnes A, Haapamäki MM, Gunnarsson U, et al. Surgical outcome of mesh and suture repair in primary umbilical hernia: postoperative complications and recurrence. Hernia 2016;20:509-16. [Crossref] [PubMed]
- Venclauskas L, Jokubauskas M, Zilinskas J, et al. Long-term follow-up results of umbilical hernia repair. Wideochir Inne Tech Maloinwazyjne 2017;12:350-6. [Crossref] [PubMed]
- Christoffersen MW, Helgstrand F, Rosenberg J, et al. Lower Reoperation Rate for Recurrence after Mesh versus Sutured Elective Repair in Small Umbilical and Epigastric Hernias. A Nationwide Register Study. World J Surg 2013;37:2548-52. [Crossref] [PubMed]
- Shankar DA, Itani KMF, O’Brien WJ, et al. Factors Associated with Long-term Outcomes of Umbilical Hernia Repair. JAMA Surg 2017;152:461-6. [Crossref] [PubMed]
- Arroyo A, García P, Pérez F, et al. Randomized clinical trial comparing suture and mesh repair of umbilical hernia in adults. Br J Surg 2001;88:1321-3. [Crossref] [PubMed]
- Polat C, Dervisoglu A, Senyurek G, et al. Umbilical hernia repair with the prolene hernia system. Am J Surg 2005;190:61-4. [Crossref] [PubMed]
- Eriksen JR, Bisgaard T, Assaadzadeh S, et al. Randomized clinical trial of fibrin sealant versus titanium tacks for mesh fixation in laparoscopic umbilical hernia repair. Br J Surg 2011;98:1537-45. [Crossref] [PubMed]
- Malik AM. Laparoscopic versus open repair of para-umbilical hernia. Is it a good alternative? J Pak Med Assoc 2015;65:865-8. [PubMed]
- Xie Y, Song Y, Jian F, et al. Retrospective analysis of smaller than 3-cm umbilical hernia repair with the lightweight macroporous mesh. Medicine (Baltimore) 2018;97:e12245 [Crossref] [PubMed]
- Funk LM, Perry KA, Narula VK, et al. Current national practice patterns for inpatient management of ventral abdominal wall hernia in the United States. Surg Endosc 2013;27:4104-12. [Crossref] [PubMed]
- Purushotham B, Madhu S. Comparative study between laparoscopic and open repair of umbilical and para umbilical hernia. International Surgery Journal 2015;2:204-13. [Crossref]
- Othman IH, Metwally YH, Bakr IS, et al. Comparative study between laparoscopic and open repair of paraumbilical hernia. J Egypt Soc Parasitol 2012;42:175-82. [Crossref] [PubMed]
- Cassie S, Okrainec A, Saleh F, et al. Laparoscopic versus open elective repair of primary umbilical hernias: short-term outcomes from the American College of Surgeons National Surgery Quality Improvement Program. Surg Endosc 2014;28:741-6. [Crossref] [PubMed]
- Hajibandeh S, Hajibandeh S, Sreh A, et al. Laparoscopic versus open umbilical or paraumbilical hernia repair: a systematic review and meta-analysis. Hernia 2017;21:905-16. [Crossref] [PubMed]
- Lomanto D, Iyer SG, Shabbir A, et al. Laparoscopic versus open ventral hernia mesh repair: a prospective study. Surg Endosc 2006;20:1030-5. [Crossref] [PubMed]
- Oma E, Henriksen NA, Jensen KK. The American Journal of Surgery Ventral hernia and pregnancy: A systematic review. Am J Surg 2019;217:163-8. [Crossref] [PubMed]
- Jensen KK, Henriksen NA, Jorgensen LN. Abdominal wall hernia and pregnancy: a systematic review. Hernia 2015;19:689-96. [Crossref] [PubMed]
- Haskins IN, Rosen MJ, Prabhu AS, et al. Umbilical hernia repair in pregnant patients: review of the American College of Surgeons National Surgical Quality Improvement Program. Hernia 2017;21:767-70. [Crossref] [PubMed]
- Lappen JR, Sheyn D, Hackney DN. Does pregnancy increase the risk of abdominal hernia recurrence after pre - pregnancy surgical repair? Am J Obstet Gynecol 2016;215:390.e1-390.e5. [Crossref]
- Oma E, Jensen KK, Jorgensen LN. Increased risk of ventral hernia recurrence after pregnancy: A nationwide register-based study. Am J Surg 2017;214:474-8. [Crossref] [PubMed]
- Oma E, Jensen KK, Jorgensen LN. Recurrent umbilical or epigastric hernia during and after pregnancy: A nationwide cohort study. Surgery 2016;159:1677-83. [Crossref] [PubMed]
- Eltokhy EA, Harera IS, Gertallah LM, et al. Simultaneous Repair of Para-Umbilical Hernia during Cesarean Section (CS): A Novel Approach. Surgical Science 2018;9:233-42. [Crossref]
- McKay A, Dixon E, Bathe O, et al. Umbilical hernia repair in the presence of cirrhosis and ascites: results of a survey and review of the literature. Hernia 2009;13:461-8. [Crossref] [PubMed]
- Andraus W, Pinheiro RS, Lai Q, et al. Abdominal wall hernia in cirrhotic patients: emergency surgery results in higher morbidity and mortality. BMC Surg 2015;15:65. [Crossref] [PubMed]
- Eker HH, van Ramshorst GH, de Goede B, et al. A prospective study on elective umbilical hernia repair in patients with liver cirrhosis and ascites. Surgery 2011;150:542-6. [Crossref] [PubMed]
- Saleh F, Okrainec A, Cleary SP, et al. Management of umbilical hernias in patients with ascites: development of a nomogram to predict mortality. Am J Surg 2015;209:302-7. [Crossref] [PubMed]
- Ammar SA. Management of complicated umbilical hernias in cirrhotic patients using permanent mesh: randomized clinical trial. Hernia 2010;14:35-8. [Crossref] [PubMed]
- Shah RH, Sharma A, Khullar R, et al. Laparoscopic repair of incarcerated ventral abdominal wall hernias. Hernia 2008;12:457. [Crossref] [PubMed]
- Landau O, Kyzer S. Emergent laparoscopic repair of incarcerated incisional and ventral hernia. Surg Endosc 2004;18:1374-6. [Crossref] [PubMed]
张丰
男,主任医师,1975-06出生,医学博士,苏州大学硕士研究生导师。1998年南京医科大学临床医学专业本科毕业,2008年博士毕业于上海交通大学医学院。2011年江苏省卫生厅公派至德国施特拉尔松市汉萨医院访问学习。专业特长为胃肠外科常见疾病和急重症的诊断和治疗,尤其擅长胃癌、结直肠癌的规范化综合治疗,重点为胃癌、结直肠癌的开放手术以及腹腔镜手术,精于各种腹壁疝的开放和腹腔镜手术治疗。常州市卫生创新人才培养工程培养对象,常州市“831工程”培养对象,《中国普通外科杂志》青年编委兼审稿人,《临床与病理杂志》中青年编委,江苏省医学会外科学分会疝和腹壁外科学组专业委员会委员,江苏省疝病专科联盟理事,常州市医学会外科学分会疝与腹壁外科学组副组长,常州市医学会外科学分会胃肠专业学组委员。南京医科大学转化医学研究院专利转化与培训平台临床前景评估专家,南京医科大学优秀临床教师。主持苏州大学青年教师自然科学基金一项,获常州市医学新技术引进奖两项。以第一作者身份发表SCI论文2篇,中华级论文4篇,省级论文近20篇。获菁英风云榜2019年全国结直肠手术视频大赛总决赛优艺奖,首届江苏省医学会肿瘤分会手术视频大赛二等奖,第六第七届普通外科苏南地区青年医师手术录像大赛二等奖。(更新时间:2021/8/12)
(本译文仅供学术交流,实际内容请以英文原文为准。)
Cite this article as: Maia RA, Salgaonkar HP, Lomanto D, Loo L. Umbilical hernia: when and how. Ann Laparosc Endosc Surg 2019;4:37.